1. バルーン内視鏡とは
ダブルバルーン内視鏡(図1)は、内視鏡先端とオーバーチューブ先端にバルーンが装着されていて、これら二つのバルーンで腸管を軽く把持して短縮しながら腸管内を内視鏡が挿入される構造になっています。シングルバルーン内視鏡(図2)は、オーバーチューブ先端のみにバルーンが装着されていて、内視鏡には装着されていませんが、基本的な挿入原理は同じです。
 図1
図1  図2
図2
 図1
図1  図2
図2 2. バルーン内視鏡を用いたERCP
胃や胆道・膵臓の手術および生体肝移植などを受けられた経験のある患者さんにおける胆膵疾患(閉塞性黄疸・胆管炎・胆管結石・胆管・膵管空腸吻合部狭窄・肝内結石など)に対する内視鏡的治療は、術後の解剖学的特性に加えて術後癒着のため、従来の内視鏡では治療が困難でありました。そのためバルーン内視鏡が登場する前は、経皮経肝的治療や開腹手術などの侵襲度の高い治療法を選択せざるを得ませんでした。
経皮経肝的治療:お腹から針を刺して胆管にチューブを入れる治療です。胆道鏡による観察や胆管結石の除去を行う場合、チューブを段階的に太くしていく必要があるので、治療回数が頻回となり、入院期間が4~6週間と長期になります。チューブが入っているところの痛みや違和感を生じることがあり、チューブが入っている間はお風呂に入れないなど日常生活が制限されます。
開腹手術:内視鏡的治療より侵襲が大きく、術後の回復に時間がかかります。入院期間も1ヶ月前後となり、お腹からドレーンというチューブが出るため、しばらくは日常生活が制限されることが多いです。特に術後再建腸管を有する患者さんでは、癒着があるために手術時間が長時間になることが多く、胆汁瘻や膵液瘻、縫合不全などの偶発症を起こす場合もあります。
また、狭窄や結石は再発することがありますが、再発のたびに経皮経肝的治療や開腹手術を繰り返し行なうことは患者さんに多大な負担を強いることになります。
バルーン内視鏡を用いたERCPによる内視鏡的治療の場合、特に偶発症やトラブルがなければ、多くの患者さんで治療回数は1~2回、入院期間は1~2週間程度で行なうことが可能です。また、狭窄や結石が再発した場合も比較的容易に繰り返し治療を行うことが可能です。
経皮経肝的治療:お腹から針を刺して胆管にチューブを入れる治療です。胆道鏡による観察や胆管結石の除去を行う場合、チューブを段階的に太くしていく必要があるので、治療回数が頻回となり、入院期間が4~6週間と長期になります。チューブが入っているところの痛みや違和感を生じることがあり、チューブが入っている間はお風呂に入れないなど日常生活が制限されます。
開腹手術:内視鏡的治療より侵襲が大きく、術後の回復に時間がかかります。入院期間も1ヶ月前後となり、お腹からドレーンというチューブが出るため、しばらくは日常生活が制限されることが多いです。特に術後再建腸管を有する患者さんでは、癒着があるために手術時間が長時間になることが多く、胆汁瘻や膵液瘻、縫合不全などの偶発症を起こす場合もあります。
また、狭窄や結石は再発することがありますが、再発のたびに経皮経肝的治療や開腹手術を繰り返し行なうことは患者さんに多大な負担を強いることになります。
バルーン内視鏡を用いたERCPによる内視鏡的治療の場合、特に偶発症やトラブルがなければ、多くの患者さんで治療回数は1~2回、入院期間は1~2週間程度で行なうことが可能です。また、狭窄や結石が再発した場合も比較的容易に繰り返し治療を行うことが可能です。
3. バルーン内視鏡を用いたERCPの実際
症例1
膵管内乳頭粘液性腫瘍(IPMN)に対し膵頭十二指腸切除術後。手術1年後より胆管炎を繰り返すようになり、CTで肝内結石を認めたため、ダブルバルーンERCPを施行しました。ダブルバルーン内視鏡を進め、胆管空腸吻合部に到達すると吻合部は狭窄しており(図3a)、胆管造影を行うと左肝管に結石を認めました(図3b)。吻合部をバルーンで拡張し(図3c)、バスケットカテーテルで結石を除去しました(図3d)。胆管空腸吻合部はバルーン拡張で良好な開存が得られました(図3e)。
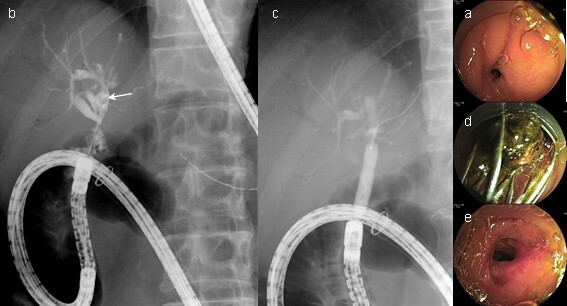
図3(症例1)膵頭十二指腸切除術後、胆管空腸吻合部狭窄、胆管結石
症例2
膵内分泌腫瘍に対し膵頭十二指腸切除術後。手術時に留置した胆管ステントが8年間残存しており、胆管炎を繰り返していたため、ダブルバルーンERCPを施行しました。ダブルバルーン内視鏡を進め、胆管空腸吻合部に到達すると結石が付着した遺残ステントを認めました(図4a, b)。吻合部狭窄は認めず、生検鉗子とバスケットカテーテルでステントと結石を除去しました(図4c, d)。
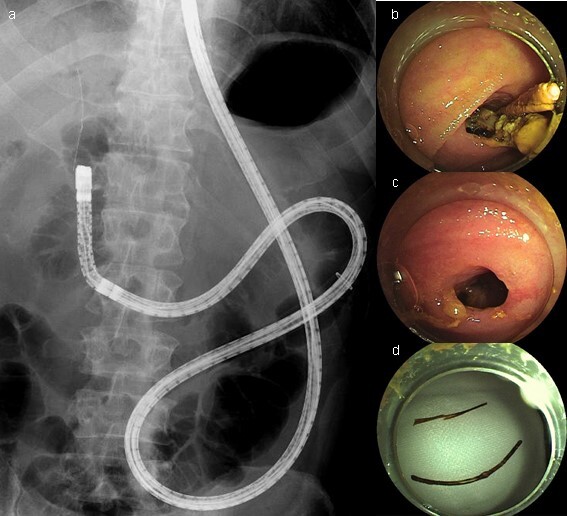
図4(症例2)膵頭十二指腸切除術後、胆管ステント遺残、胆管結石

図4(症例2)膵頭十二指腸切除術後、胆管ステント遺残、胆管結石
4. 当科の件数・治療成績
バルーン内視鏡を用いたERCPは消化器の内視鏡検査・治療のなかでも、高い技術が要求される検査・治療であり、まだ限られた施設でしか行われていない新しい検査・治療です。したがって全国的にも症例数は限られておりますが、当院では1000件を超える豊富な経験があります。当院では、小腸バルーン内視鏡のエキスパートとERCPのエキスパートが協力して行っており、十二指腸乳頭あるいは胆管空腸吻合部への到達率は約95%、目的の検査・治療の完遂率は約85%と高い成功率を誇っています。

